Холецистит панкреатит
Contents
- 1 Понятие холецистита и панкреатита
- 2 Холецистит и его симптомы
- 3 Диагностика холецистита: методы и исследования
- 4 Лечение холецистита: медикаментозное и хирургическое
- 5 Панкреатит и его проявления
- 6 Методы диагностики панкреатита
- 7 Лечение панкреатита: медикаментозное и альтернативные методы
- 8 Совместное влияние холецистита и панкреатита на здоровье
- 9 Профилактика холецистита и панкреатита
- 10 Вопрос-ответ:
- 10.1 Что такое холецистит панкреатит?
- 10.2 Какие симптомы сопровождают холецистит панкреатит?
- 10.3 Каковы причины возникновения холецистита панкреатита?
- 10.4 Как диагностируется холецистит панкреатит?
- 10.5 Как лечится холецистит панкреатит?
- 10.6 Что такое холецистит панкреатит?
- 10.7 Какие симптомы сопровождают холецистит панкреатит?
- 10.8 Как диагностируется холецистит панкреатит?
- 10.9 Как лечится холецистит панкреатит?
- 11 Видео:
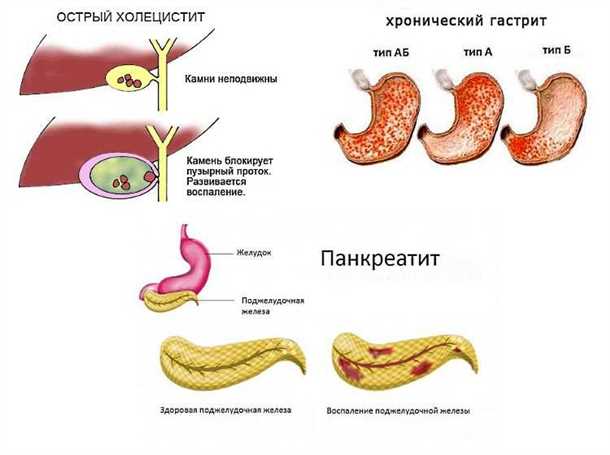
Холецистит и панкреатит — это заболевания, связанные с воспалением желчного пузыря и поджелудочной железы соответственно. Холецистит характеризуется воспалением желчного пузыря, в то время как панкреатит является воспалением поджелудочной железы.
Холецистит может возникнуть из-за накопления желчи в желчном пузыре, что приводит к образованию камней и закупорке желчных протоков. Это может произойти из-за неправильной диеты, ожирения, сниженной физической активности или генетических предрасположенностей. При холецистите появляются сильные боли в правом верхнем квадранте живота, тошнота и рвота, повышение температуры и ощущение дискомфорта после приема пищи.
Панкреатит, в свою очередь, может развиться из-за неправильного оттока секретов поджелудочной железы, что приводит к их накоплению и воспалению. Основными причинами панкреатита являются злоупотребление алкоголем, камни в желчном протоке или повышенные уровни жирей в крови. Симптомы панкреатита включают сильную боль в верхней части живота, изжогу, недоедание, понос и повышение температуры.
Холецистит и панкреатит могут быть связаны друг с другом, так как обе болезни имеют общие факторы риска, такие как ожирение и нарушенный обмен веществ. Кроме того, воспаление желчного пузыря может быть вызвано камнями, которые могут переброситься из желчного пузыря в панкреатический проток, вызывая воспаление поджелудочной железы.
В целом, понимание связи между холециститом и панкреатитом важно для диагностики и лечения этих заболеваний. Комплексное и своевременное лечение поможет предотвратить осложнения и улучшить качество жизни пациентов.
Понятие холецистита и панкреатита
Холецистит часто вызывается образованием камней в желчном пузыре, которые могут блокировать поток желчи и вызывать воспаление. При холецистите возникают симптомы, такие как боли в правом подреберье, тошнота, рвота и желтуха. Лечение холецистита может включать применение антибиотиков, противовоспалительных препаратов и в некоторых случаях хирургическое удаление желчного пузыря.
Панкреатит обычно вызывается обструкцией выходного протока поджелудочной железы, что приводит к активации ферментов внутри самой железы. Это вызывает воспаление и может привести к серьезным осложнениям, таким как некроз поджелудочной железы. Симптомы панкреатита могут включать сильные боли в верхней части живота, тошноту, рвоту и расстройство пищеварения. Лечение панкреатита может включать больничное лечение, интенсивную терапию, применение антибиотиков и хирургическое вмешательство в некоторых случаях.
Холецистит и панкреатит могут быть связаны и развиваться одновременно. Это может произойти, например, когда камень, блокирующий выход желчи, также блокирует проток поджелудочной железы, вызывая оба заболевания. Поэтому важно своевременно обращаться за медицинской помощью и проходить регулярные обследования для выявления и лечения этих состояний.
Холецистит и его симптомы
— Острые или тупые боли в правом подреберье;
— Боли, которые могут распространяться в верхнюю часть живота, спину или плечо;
— Отсутствие аппетита;
— Нарушение пищеварения, включая изжогу, газы, вздутие живота и диарею;
— Тошноту и рвоту;
— Желтушку (желтоватый оттенок кожи и глаз).
Если у вас есть подозрение на холецистит или вы испытываете эти симптомы, обратитесь к врачу для диагностики и лечения. Лечение обычно включает прием противовоспалительных препаратов, антибиотиков и, в некоторых случаях, удаление желчного пузыря.
Диагностика холецистита: методы и исследования
Основными методами диагностики холецистита являются:
| Метод | Описание |
|---|---|
| УЗИ желчного пузыря | Ультразвуковое исследование позволяет оценить состояние желчного пузыря, выявить наличие камней, нарушений в питании тканей и других патологий. |
| Лабораторные анализы | Общий анализ крови и мочи, биохимические анализы помогают выявить воспалительные процессы, наличие инфекции и другие отклонения в организме. |
| Холецистография | Исследование с использованием контрастного вещества, которое вводится внутрь желчного пузыря для получения детальных изображений его структуры и функций. |
| Магнитно-резонансная холецистография | Метод исследования, который использует сильное магнитное поле и радиоволны для создания подробных изображений желчного пузыря и окружающих его органов. |
| Рентгенография | Рентгеновское исследование, которое позволяет обнаружить камни, заполнение желчного пузыря камнями или подозрительные изменения в структуре пузыря. |
Для точной диагностики холецистита и выявления его причины врачи могут также назначить дополнительные исследования, например, компьютерную томографию или пункцию желчного пузыря.
Лечение холецистита: медикаментозное и хирургическое
Медикаментозное лечение

Прежде всего, врач назначает пациенту противовоспалительные препараты, такие как Диклофенак, Нимесулид или Ибупрофен. Они помогают снизить боль и воспаление вокруг желчного пузыря.
Для расслабления сфинктера Одди, врач может рекомендовать антиспазматические препараты, например, Но-шпа или Дротаверин.
Кроме того, пациенту могут назначить желчегонные препараты, которые улучшают выведение желчи из желчного пузыря. Например, Эссенциале или Урсосан.
Если у пациента образовались камни в желчном пузыре, то для их расщепления могут быть применены препараты на основе урсодезоксихолевой кислоты, такие как Ursosan.
Хирургическое лечение

В случае тяжелого течения холецистита или наличия осложнений может потребоваться хирургическое вмешательство.
Одним из методов оперативного лечения холецистита является холецистэктомия – удаление желчного пузыря. Это может быть выполнено как открытой хирургией, так и методом лапароскопии.
Лапароскопическое удаление желчного пузыря является менее инвазивным методом, позволяющим сократить время реабилитации после операции и уменьшить риск осложнений.
Оперативное лечение панкреатита может включать дренирование поджелудочной железы, удаление камней из протоков или резекцию поврежденной части органа.
Решение о проведении операции принимается врачом на основе результата обследования и общего состояния пациента.
| Препараты | Назначение |
|---|---|
| Диклофенак | Противовоспалительное средство |
| Нимесулид | Противовоспалительное средство |
| Ибупрофен | Противовоспалительное средство |
| Но-шпа | Антиспазматическое средство |
| Дротаверин | Антиспазматическое средство |
| Эссенциале | Желчегонное средство |
| Урсосан | Желчегонное средство |
| Ursosan | Препарат на основе урсодезоксихолевой кислоты |
Панкреатит и его проявления
Одним из основных симптомов панкреатита является острая боль в верхней части живота, которая может облучаться в спину или левое плечо. Эта боль может быть сильной и продолжаться в течение нескольких дней. Пациенты также могут испытывать тошноту, рвоту и потерю аппетита.
При хроническом панкреатите симптомы могут быть менее выражены, но все равно мешать нормальной жизни. Пациенты могут ощущать постоянные или регулярные боли в животе, которые усиливаются после приема пищи. Они могут также страдать от неуправляемой поноса или желтушного оттенка кожи и глаз.
Также следует отметить, что панкреатит может вызывать нарушения в работе систем организма. Например, он может привести к развитию диабета из-за недостатка инсулина, который вырабатывается поджелудочной железой. Также может повыситься риск развития рака поджелудочной железы.
В случае постановки диагноза панкреатита, особенно при острой форме заболевания, очень важно обратиться к врачу и начать лечение. Лечение может включать прием лекарств, соблюдение специальной диеты и введение других медицинских процедур.
Методы диагностики панкреатита
Для постановки диагноза панкреатита врачу необходимо провести комплексное обследование пациента с использованием различных методов исследования. Ниже рассмотрены основные методы диагностики панкреатита.
1. Клиническое обследование
Врач проводит осмотр и беседу с пациентом для сбора анамнеза. Во время осмотра врач может обнаружить признаки воспаления панкреаса, такие как боль в верхнем животе, нарушение аппетита, тошноту и рвоту. Основываясь на симптомах и подозрении на панкреатит, врач назначает дополнительные исследования.
2. Лабораторные анализы
Для диагностики панкреатита проводятся лабораторные исследования. Анализы крови могут показать увеличение уровня амилазы и липазы — энзимов, которые вырабатывает панкреас. Повышенный уровень этих энзимов может свидетельствовать о воспалении панкреаса.
Также проводятся анализы мочи, включая определение диастазы — фермента, выделяемого панкреасом. Повышенный уровень диастазы в моче может свидетельствовать о панкреатите.
3. Инструментальные исследования
Для более точной диагностики панкреатита могут быть назначены инструментальные исследования:
УЗИ (ультразвуковое исследование) — помогает визуализировать панкреас и оценить его структуру и размеры. При панкреатите на УЗИ может быть видно увеличение панкреаса, наличие кист, камней в желчном протоке.
Компьютерная томография (КТ) — предоставляет более детальное изображение панкреаса и окружающих его тканей, позволяет выявить наличие воспалительных изменений или опухолей.
Магнитно-резонансная томография (МРТ) — позволяет получить более четкое и детальное изображение панкреатической ткани. МРТ является более точным методом для диагностики панкреатита в некоторых случаях.
Эндоскопическая ультразвуковая холангиопанкреатография (ЭУС-ГППГ) — позволяет оценить состояние панкреатических и желчных протоков, выявить камни, опухоли и другие изменения внутри органов.
Используя эти методы диагностики, врач может получить комплексное представление о состоянии панкреаса и определить наличие панкреатита.
Лечение панкреатита: медикаментозное и альтернативные методы
1. Медикаментозное лечение
Медикаментозное лечение панкреатита включает применение различных лекарственных препаратов, направленных на снижение болевых ощущений, уменьшение воспаления и нормализацию функции поджелудочной железы. Врач может назначить препараты из следующих групп:
- Противовоспалительные препараты, такие как нимесулид, дикалофенак и ибупрофен;
- Антибиотики для предотвращения инфекционных осложнений, особенно при острой форме панкреатита;
- Препараты, снижающие секрецию желудочного сока, такие как омепразол и панкреатические ферменты;
- Антиспазмодики, которые помогают снять судороги и болевые симптомы, например, папаверин и дротаверин;
- Препараты для замены энзимов поджелудочной железы, которые помогают улучшить пищеварение и поглощение питательных веществ.
2. Альтернативные методы лечения
В дополнение к медикаментозному лечению, пациенты с панкреатитом могут воспользоваться альтернативными методами, которые помогают улучшить состояние поджелудочной железы и облегчить симптомы. Некоторые из них включают:
- Диетотерапия: питание богатое клетчаткой, низкое содержание жира и сахара, отказ от алкоголя и курения;
- Физиотерапевтические процедуры, такие как ультразвуковая терапия и магнитные воздействия;
- Травяные препараты, например, из корня одуванчика и имбиря, которые имеют противовоспалительные и противоболевые свойства;
- Акупунктура и рефлексотерапия, которые способствуют улучшению циркуляции крови и снижению болевого синдрома;
- Психологическая поддержка, так как панкреатит может оказывать отрицательное влияние на психическое состояние пациента.
Важно отметить, что альтернативные методы лечения должны быть использованы только после консультации с врачом и никогда не должны заменять основное медикаментозное лечение.
Совместное влияние холецистита и панкреатита на здоровье

Холецистит – это воспаление желчного пузыря, причиной которого чаще всего являются желчные камни. Однако панкреатит может быть связан с холециститом и возникать как его осложнение. При панкреатите оказывается воспаление поджелудочной железы, что приводит к нарушению процесса пищеварения.
Одним из основных симптомов обоих заболеваний является боль в правом подреберье или в верхней части живота. При холецистите боль связана с воспалением желчного пузыря, а при панкреатите – с воспалением поджелудочной железы. На фоне холецистита может развиваться панкреатит, и наоборот – панкреатит может привести к развитию холецистита.
Кроме боли, холецистит и панкреатит могут сопровождаться другими неприятными симптомами, такими как тошнота, рвота, повышенная температура, общая слабость, нарушение аппетита и даже желтуха. Эти симптомы говорят о серьезности заболевания и требуют немедленного обращения к врачу.
Совместное влияние холецистита и панкреатита на здоровье может привести к развитию осложнений, таких как перитонит, обструкция желчных путей, абсцессы и другие. Поэтому важно своевременно обратиться к врачу при появлении подозрительных симптомов и получить соответствующее лечение.
Проведение комплексного лечения, включающего назначение антибиотиков, желчегонных препаратов и средств для понижения воспаления, позволяет справиться с холециститом и панкреатитом. Однако при совместном влиянии этих заболеваний лечение может быть длительным и требовать относительной госпитализации.
В целом, совместное влияние холецистита и панкреатита на здоровье является серьезной проблемой. Поэтому важно при малейших сомнениях о наличии этих заболеваний обратиться к врачу, провести соответствующее обследование и назначить эффективное лечение.
Профилактика холецистита и панкреатита
Правильное питание
Одним из основных факторов, способствующих развитию холецистита и панкреатита, является неправильное питание. Потребление большого количества жирной и жареной пищи, богатой холестерином, может привести к образованию камней в желчном пузыре и нарушению работы поджелудочной железы. Поэтому важно соблюдать рациональное питание, включающее в себя свежие овощи и фрукты, нежирные молочные продукты, магазины масла и ограничить потребление жареных и жирных продуктов.
Отказ от вредных привычек
Курение и употребление алкоголя негативно сказываются на состоянии желчного пузыря и поджелудочной железы. Эти вредные привычки увеличивают риск развития холецистита и панкреатита, а также обострение уже существующих проблем. Поэтому рекомендуется полностью избегать курения и ограничить потребление алкоголя.
Кроме того, стоит отметить, что физическая активность и поддержание здорового образа жизни также играют важную роль в профилактике этих заболеваний.
Итог: Профилактика холецистита и панкреатита включает в себя правильное питание, отказ от вредных привычек и поддержание активного образа жизни. Соблюдение этих мер помогает предотвратить развитие данных заболеваний и сохраняет здоровье желчного пузыря и поджелудочной железы.
Вопрос-ответ:
Что такое холецистит панкреатит?
Какие симптомы сопровождают холецистит панкреатит?
Каковы причины возникновения холецистита панкреатита?
Как диагностируется холецистит панкреатит?
Как лечится холецистит панкреатит?
Что такое холецистит панкреатит?
Какие симптомы сопровождают холецистит панкреатит?
Как диагностируется холецистит панкреатит?
Как лечится холецистит панкреатит?
Видео:
Лечение панкреатита, обострение. Самое дешевое. Правильное, по стандартам. Проверено на практике.







